як швидко діагностувати та чому пульс-терапія більше не єдина перспектива
Авторка Наталія МОЙСЕЄНКО, д. мед. н., доцент, завідувачка кафедри офтальмології ІФНМУ, лікар-нейроофтальмолог
Друзі, весна вже за дверима, а з нею — пік випадків невриту зорового нерва. Раптовий біль в оці при русі, туман, втрата яскравості кольорів, іноді майже повна сліпота на одне око… Багато хто з вас роками живе з подібними скаргами, списуючи на втому, “шийний остеохондроз” чи просто “вік”. Ходять по поліклініках, але правильний діагноз ставлять запізно — або взагалі не ставлять. І це не ваша вина.
В Україні офтальмологи в поліклініках часто не знають (або не вважають за потрібне) направляти на консультацію до нейроофтальмолога. Протоколи недосконалі, МРТ призначають не відразу, спеціалізовані тести роблять рідко. Результат — втрачений “вікно” для лікування, коли запалення ще можна зупинити і зір відновити хоча б частково. Але хороша новина: 2026 рік приніс справжній прорив. Наука рухається швидко, і тепер є інструменти для швидкої діагностики та надія на лікування, яке захищає нервові клітини, а не тільки знімає запалення.
Неврит зорового нерва: найагресивніша причина втрати зору у молодих. Чому діяти треба блискавично, а діагностика — максимально точною
Неврит зорового нерва — це гостре запалення зорового нерва, яке часто вражає саме молодих людей 20–40 років. Це не просто “погіршився зір” — це одна з найагресивніших причин раптової втрати зору, особливо у молодому віці. За лічені дні або навіть години може з’явитися сильний біль за оком при русі очима, туман, бліді кольори (особливо червоний зникає), центральна сліпа пляма, а іноді — майже повна сліпота на одне (рідше обидва) око.

Чому саме у молодих це так страшно? Бо неврит часто стає першим проявом серйозних аутоімунних захворювань: розсіяного склерозу (МС), NMOSD (нейромієліту оптика спектра), MOG-асоційованої хвороби. Якщо не розпізнати причину швидко — запалення руйнує аксон зорового нерва, і зір втрачається назавжди або частково. У молодих людей це означає втрату якості життя, роботи, незалежності на десятиліття вперед.
Час — це зір. Кожна доба зволікання зменшує шанс на відновлення. Запалення потрібно зупинити в перші 3–7 днів (ідеально — до 72 годин від початку симптомів), коли нерв ще можна врятувати. Якщо чекати “пройде саме” або ходити місяцями по поліклініках — шанс на повне відновлення падає драматично.
Різновиди невриту зорового нерва: від “безпечних” форм з добрим прогнозом до агресивних, стійких до терапії
Не всі неврити зорового нерва однакові — і це ключ до правильного лікування. Залежно від причини (яку визначаємо за допомогою біомаркерів, антитіл та МРТ), форма може бути відносно “безпечною” з високим шансом на відновлення, або агресивною, коли без швидкої та потужної терапії зір втрачається назавжди. Ось послідовність від найменш агресивних (де прогноз кращий, а терапія простіша) до найбільш стійких до лікування. Ця класифікація базується на сучасних даних 2026 року, включаючи оновлені критерії МакДональда та серологічні тести.
1. Ізольований ідіопатичний неврит (типовий демієлінізуючий, не пов’язаний з системними хворобами)
Це “найбезпечніша” форма — часто виникає самостійно, без зв’язку з іншими захворюваннями. Симптоми класичні: біль при русі оком, зниження зору на одне око, порушення кольорів. Агресивність низька: у 70–80% випадків зір відновлюється частково або повністю навіть без лікування (хоча пульс-терапія прискорює процес). Ризик рецидивів мінімальний, якщо немає антитіл. Чому “безпечна”? Бо нерв не руйнується масово, і організм сам справляється. Але все одно: швидка діагностика важлива, щоб виключити інші форми.
2. Неврит, пов’язаний з розсіяним склерозом (MS-associated ON)
Часто це перший прояв розсіяного склерозу (РС) у молодих (20–40 років). Агресивність середня: зір може відновитися добре (у 90% до 0,2 або краще), але є ризик рецидивів і прогресування РС. Терапія — пульс-стероїди + базова імуномодуляція для РС (якщо підтверджено). Не стійкий до лікування, але потребує моніторингу. Якщо вчасно виявити (за допомогою МРТ мозку та біомаркерів NfL), шанс на збереження зору високий.
3. MOG-асоційований неврит (MOGAD-ON)
Пов’язаний з антитілами до MOG (myelin oligodendrocyte glycoprotein). Агресивність вища: часто двосторонній, може бути рецидивуючим (до 50% випадків), але добре реагує на стероїди. Прогноз кращий, ніж у NMOSD — зір відновлюється у 80–90%, але без імуносупресії (ритуксимаб чи азатіоприн) рецидиви можливі. Стійкість до терапії середня: пульс-терапія ефективна, але потрібен довготривалий контроль.
4. Неврит у спектрі нейромієліту оптика (NMOSD-ON, AQP4-позитивний)
Одна з найбільш агресивних форм — часто двосторонній, з сильним болем, значною втратою зору. Пов’язаний з антитілами AQP4-IgG. Агресивність висока: без лікування призводить до інвалідності (сліпота + мієліт). Стійкий до простих стероїдів — часто потрібен плазмаферез або імуноглобуліни, якщо пульс-терапія не допомагає. Прогноз гірший: відновлення зору лише у 30–50%, високий ризик рецидивів. Але з сучасними препаратами (екулізумаб, сатралізумаб) шанс на контроль кращий.
5. Атипові форми (CRION, аутоімунні, інфекційні чи паранеопластичні)
Найагресивніші та стійкі до терапії: хронічний рецидивуючий запальний (CRION) — залежить від стероїдів, без них швидко рецидивує; пов’язані з саркоїдозом, lupus, інфекціями (Lyme, сифіліс) чи раком. Агресивність максимальна: прогресують швидко, зір відновлюється погано (менше 50%), потребують агресивної імуносупресії, плазмаферезу чи хіміотерапії. Стійкість висока — стандартна пульс-терапія часто недостатня.
Як звичайний офтальмолог у поліклініці може запідозрити неврит зорового нерва за класичними ознаками:
- раптове зниження зору на одне око (часто за 1–3 дні)
- біль за оком або в оці, що посилюється при русі очима
- порушення кольоросприйняття (особливо червоний колір виглядає тьмяним або сірим)
- відносний аферентний дефект зіниці (RAPD) при світловій реакції
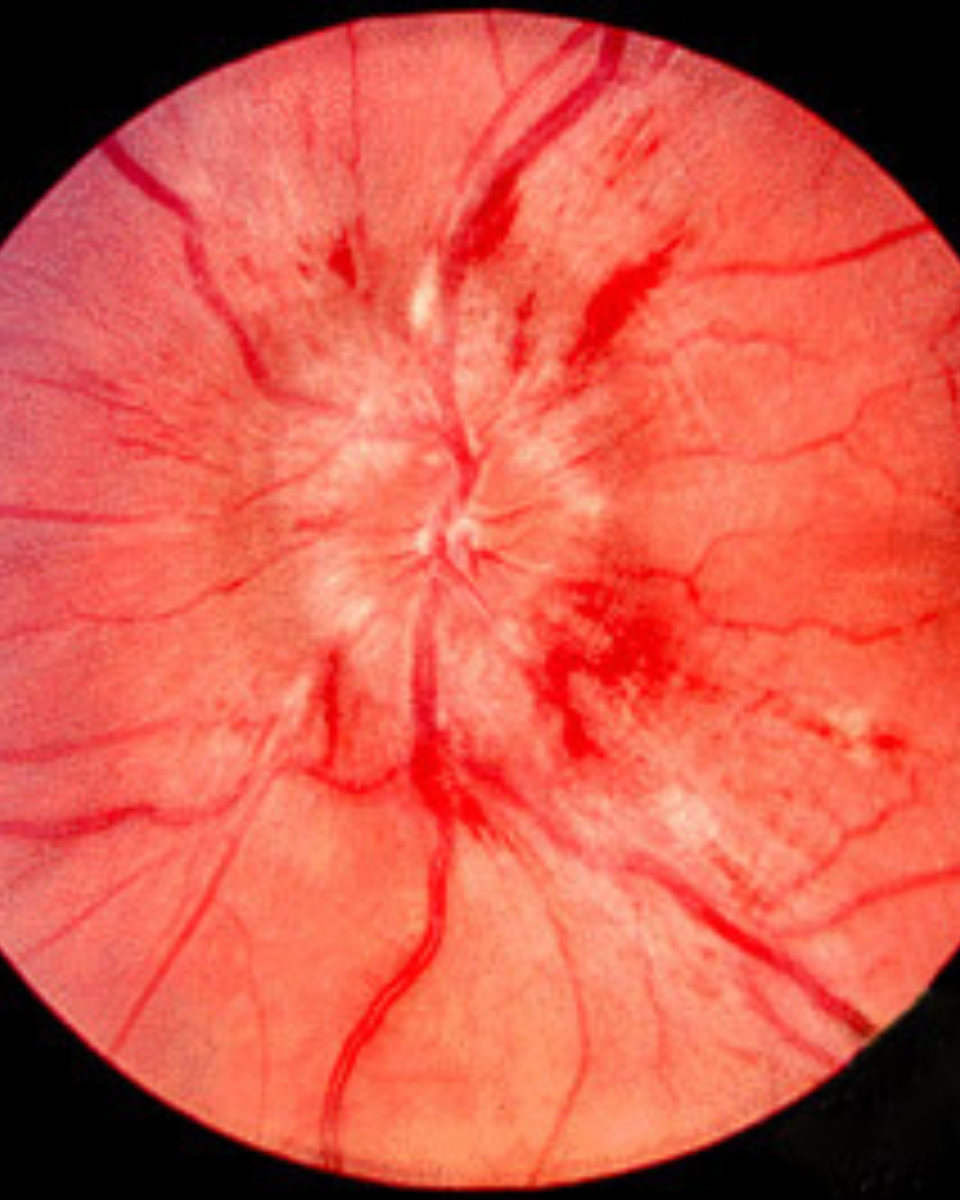
- набряк диска зорового нерва на офтальмоскопії (але важливо: у 30–40% випадків диска може не бути набряку — це ретробульбарний неврит, і тоді очне дно виглядає нормальним)
Деякі відмінності можна запідозрити уважно збираючи анамнез, якщо на це є час
Коли пацієнт приходить з раптовим зниженням зору, болем при русі очима, туманом чи втратою кольорів — це сигнал тривоги. Звичайний офтальмолог у поліклініці може запідозрити неврит зорового нерва за клінікою. Але щоб зрозуміти, яка саме форма (ідіопатична, MS-асоційована, MOGAD чи агресивна NMOSD) — потрібен час на детальний анамнез.
Але якщо є можливість уважно зібрати анамнез — деякі ключові відмінності можна запідозрити вже на першому етапі. Ось що важливо запитати та на що звернути увагу:
- Односторонній чи двосторонній процес?
- Типовий MS-асоційований або ідіопатичний неврит — майже завжди односторонній (рідко <5% двосторонній одночасно).
- MOGAD — часто двосторонній (до 50% випадків одночасно або швидко послідовно).
- NMOSD — теж частіше двосторонній або швидко послідовний (20–30%), з високим ризиком тяжкої втрати зору.
- Ступінь тяжкості та швидкість розвитку
- У MS — зазвичай помірне зниження зору, розвивається за кілька днів, часто добре відновлюється.
- У MOGAD — дуже тяжке зниження зору на початку (навіть до “світлоощущення”), але з хорошим відновленням після стероїдів.
- У NMOSD — тяжке, часто з поганим відновленням, високий ризик сліпоти після рецидивів.
- Наявність набряку диска (папіліт)
- З анамнезу або слів пацієнта: “очне дно було нормальним” — частіше MS або ретробульбарний.
- Якщо пацієнт згадує “сильний набряк диска” або “очі були червоні, набряклі” — це сильна підозра на MOGAD (часто виражений папіліт, іноді з геморагіями).
- NMOSD — рідше з вираженим набряком, більше заднє ураження.
- Рецидиви та попередні епізоди
- Якщо це вже не перший епізод невриту (особливо рецидивуючий) — підозра на MOGAD (рецидиви ~50%) або NMOSD (рецидивуючий перебіг з поганим прогнозом). У MS рецидиви можливі, але часто з іншими неврологічними симптомами (оніміння, слабкість тощо).
- Супутні симптоми
- Запитайте про мієліт (слабкість у ногах, порушення чутливості, нетримання) — це класика для NMOSD та MOGAD. Про АДЕМ-подібні симптоми в дитинстві або енцефаліт — більше MOGAD. Про інші аутоімунні захворювання (тиреоїдит, ревматоїд) — підвищує підозру на системну причину.
- Вік та стать
- MS — молоді дорослі, переважно жінки.
- MOGAD — будь-який вік, частіше молоді та діти.
- NMOSD — частіше жінки середнього віку, сильніше в азіатських та африканських популяціях.
Візуаліізація зорового нерва
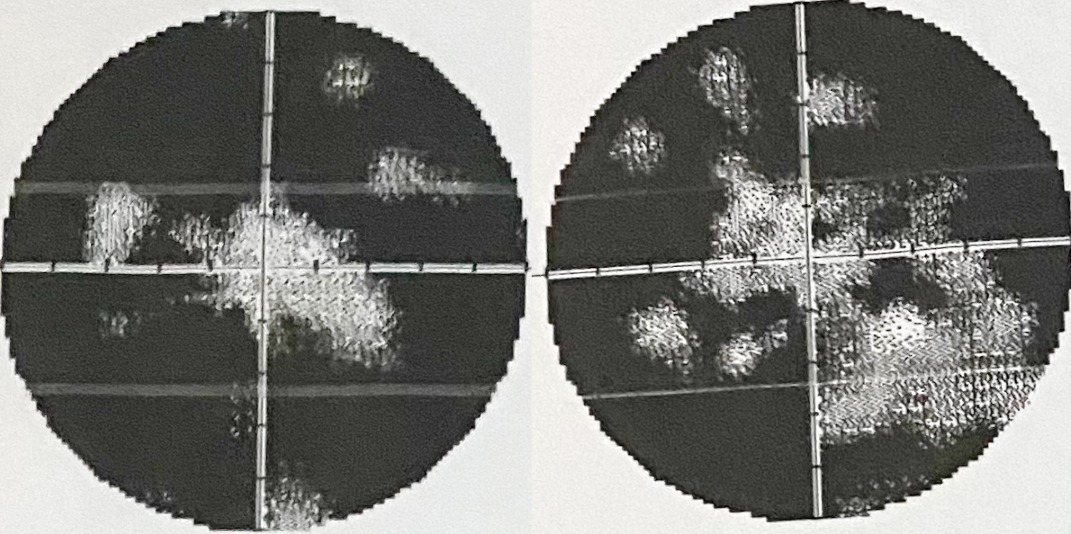
При офтальмолскопії можна виявити набряк зорвого нерва, крововиливи. Комп’ютерна периметрія важлива для функціональної діагностики.
МРТ-діагностика невриту зорового нерва:
коли є підозра на неврит зорового нерва (раптове зниження зору + біль при русі очима + порушення кольорів), МРТ орбіт та головного мозку з контрастом — це один з ключових кроків. Звичайний офтальмолог у поліклініці може запідозрити неврит, але саме МРТ допомагає зрозуміти масштаб, локалізацію та підказати причину. МРТ-діагностика включає:
- МРТ орбіт з тонкими зрізами (1–3 мм) у режимах T2/FLAIR з жиросупресією (FAT-SAT або STIR). Саме ці режими найкраще показують запалення зорового нерва. Ми шукаємо:
- гіперінтенсивний сигнал по ходу зорового нерва (набряк і запалення мієліну/аксонів)
- потовщення нерва
- посилення накопичення гадолінію після введення контрасту (ознака активного запалення судинної стінки нерва)
- Оцінка довжини ураження нерва – один з найважливіших диференціальних критеріїв:
- коротке ураження (< ½ довжини нерва, часто тільки інтраорбітальна частина) — типово для MS-асоційованого невриту
- довге ураження (> ½ довжини нерва, іноді від каналу до хіазми або навіть далі) — сильна підозра на NMOSD (AQP4-позитивний) або MOGAD
- ураження каналу зорового нерва або хіазми — частіше NMOSD
- МРТ головного мозку (обов’язково з контрастом) Шукаємо демієлінізуючі вогнища за критеріями МакДональда 2017/2024:
- перивентрикулярні, юкстакортикальні,
- інфра-тенторіальні, спінальні вогнища
- нові/активні вогнища з накопиченням гадолінію — ознака активного процесу
- наявність вогнищ у мозку значно підвищує ймовірність розсіяного склерозу як причини невриту
- МРТ хребта (при підозрі на NMOSD або MOGAD) Якщо є скарги на слабкість у ногах, порушення чутливості, нетримання — обов’язково додаємо МРТ шийного та грудного відділів. Довгі поздовжні ураження спинного мозку (>3 сегментів) — класика NMOSD.
Лабораторна діагностика невриту зорового нерва
коли симптоми вказують на неврит зорового нерва (раптове зниження зору, біль при русі очима, втрата яскравості кольорів, туман чи сліпа пляма), лабораторні аналізи — це ключ до розуміння причини. Звичайний офтальмолог у поліклініці може запідозрити неврит за клінікою та очним дном, але без лабораторної діагностики ми не знаємо, чи це відносно доброякісна форма, чи агресивна аутоімунна хвороба, яка може призвести до сліпоти та рецидивів.
Лабораторна діагностика включає:
- Серологічні тести на специфічні аутоантитіла (найважливіше для диференціальної діагностики)
- AQP4-IgG (аквапорин-4) — ключовий маркер NMOSD (нейромієліту оптика спектра). Позитивний результат — це агресивна форма з високим ризиком рецидивів і тяжкої втрати зору.
- MOG-IgG (мієліновий олігодендроцитарний глікопротеїн) — маркер MOG-асоційованої хвороби (MOGAD). Часто двосторонній неврит, хороший відповідь на стероїди, але високий ризик рецидивів без імуносупресії.
- GFAP-IgG (гліальний фібрилярний кислий білок) — рідше, але вказує на аутоімунний астроцитопатію, яка може проявлятися невритом. Ці тести — аналіз крові, результат зазвичай за 5–10 днів (в Україні — до 2 тижнів у деяких лабораторіях).
- Нейрофілaмент легкого ланцюга (NfL) у сироватці крові або лікворі— Маркер пошкодження аксонів. Підвищений рівень вказує на ступінь руйнування нерва та допомагає прогнозувати, наскільки добре зір відновиться. Особливо корисний для моніторингу активності захворювання.
- Загальний аналіз крові + біохімія + СРБ, РФ, АНА, анти-dsDNA (для виключення системних аутоімунних хвороб)
- Аналіз ліквору (люмбальна пункція) — при підозрі на NMOSD, MOGAD або інфекційний/паранеопластичний процес
- олігоклональні смуги (для РС)
- плеоцитоз (кількість клітин),
- рівень білка специфічні антитіла в лікворі (AQP4, MOG) — іноді чутливіші, ніж у крові
- Інфекційний скринінг (при атиповому перебігу)
- Borrelia burgdorferi (хвороба Лайма), сифіліс (RPR/TPHA), Bartonella, віруси (VZV, HSV, EBV, CMV) — іноді неврит має інфекційну причину.
Лікування невриту зорового нерва
Лікування потрібно починати якомога швидше — ідеально в перші 3–7 днів від початку симптомів. Кожна доба зволікання зменшує шанс на відновлення зору.
Пульс-терапія — золотий стандарт для початку гострого невриту
У гострій фазі високодозова пульс-терапія кортикостероїдами (метилпреднізолон 500–1000 мг внутрішньовенно 3–5 днів, потім пероральний преднізолон з поступовим зниженням) залишається єдиним доведено ефективним методом швидкого зняття запалення.
Чому саме пульс?
- найкращий шанс на повне або майже повне відновлення при типовому демієлінізуючому невриті (MS-асоційованому або ідіопатичному)
- швидко зменшує набряк і запалення нерва
- покращує відновлення зору в перші тижні–місяці
Але багато пацієнтів лякаються: «гормони в такій дозі — це страшно, побічні ефекти, посадить організм». Розумію страх. І правда: альтернативні методи (низькі дози таблеток, краплі, вітаміни, судинні препарати, «м’які» схеми) в гострій фазі просто не діють вчасно. Запалення руйнує аксон зорового нерва, і зір втрачається назавжди або частково. Пульс-терапія — це не «експеримент», а стандарт, рекомендований усіма міжнародними настановами (ON TT, ECTRIMS, Optic Neuritis Treatment Trial follow-up).
Але пульс-терапія — це не для всіх і не назавжди
Після гострої фази пульс-терапія не вирішує проблему рецидивів і прогресування, якщо неврит — прояв системного захворювання:
- при розсіяному склерозі (МС) — потрібна хворобомодифікуюча терапія (DMT — disease-modifying therapy), щоб зменшити ризик нових атак і прогресування
- при MOGAD — часто потрібна тривала імуносупресія (азатіоприн, мікофенолат, ритуксимаб), бо рецидиви трапляються у ~50%
- при NMOSD (AQP4-позитивний) — пульс-терапія + плазмаферез/імуноглобуліни в гострій фазі, а потім обов’язкова профілактична імуносупресія (екулізумаб, сатралізумаб, інаебілізумаб, ритуксимаб) — без неї ризик сліпоти та інвалідності дуже високий
Саме тому після гострої фази ми не зупиняємося на стероїдах. Ми шукаємо причину (AQP4-IgG, MOG-IgG, МРТ, NfL) і призначаємо хворобомодифікуючу терапію, якщо це необхідно. Це не «додаткові ліки», а те, що захищає зір і мозок на роки вперед.
Що таке хворобомодифікуюча терапія?
ХМТ — це група препаратів, які змінюють перебіг основного захворювання, що спричинило неврит. Вони не просто знімають симптоми (як стероїди), а зменшують частоту та тяжкість нових атак, уповільнюють накопичення пошкоджень у мозку та зорових нервах, знижують ризик інвалідності.
Приклади, коли ХМТ потрібна після невриту:
- Розсіяний склероз (РС) Неврит часто — перша атака. Якщо на МРТ є вогнища або позитивні олігоклональні смуги в лікворі — призначають DMT вже після першої атаки (ранній старт — найкращий прогноз). Препарати:
- інтерферони (Бетаферон, Ребиф)
- глатирамеру ацетат (Копаксон)
- диметилфумарат (Текфідера)
- фінголімод (Гіленія)
- озанімод, сіпонімод
- окрелізумаб, офатумумаб, наталізумаб Мета: зменшити ризик нових невритів та інших атак на 40–70%.
- MOG-асоційована хвороба (MOGAD) Рецидивуючий перебіг у ~50% випадків. Після гострого невриту призначають імуносупресію: азатіоприн, мікофенолат мофетил, ритуксимаб, іноді тоцилізумаб. Мета: запобігти новим епізодам невриту, які часто бувають тяжкими.
- NMOSD (AQP4-позитивний), – одна з найагресивніших форм. Після гострого невриту обов’язково профілактична терапія:
- ритуксимаб
- екулізумаб
- сатралізумаб
- інаебілізумаб
ХМТ — це не «додаткові ліки», а стратегія, яка захищає зір і мозок на 5–10–20 років вперед. Вона призначається тільки після точної діагностики (AQP4-IgG, MOG-IgG, МРТ, NfL тощо).
Нові ліки для невриту зорового нерва: за кордоном вже є досвід, в Україні — це перспектива, яка дає надію
Хороша новина: наука рухається швидко. Препарат Privosegtor (від Oculis, раніше OCS-05) — це перший у світі нейропротектор, який захищає нервові клітини від загибелі під час гострого невриту. У січні 2026 року FDA надало йому статус Breakthrough Therapy Designation — це прискорює шлях до схвалення.
За кордоном (фази 2 — ACUITY, 2025 рік) вже є досвід використання:
- Privosegtor додають до стандартної пульс-терапії (високі дози стероїдів).
- У дослідженні пацієнти отримали в середньому +18 букв на таблиці низькоконтрастної гостроти зору (LCVA) за 3 місяці (порівняно з тільки стероїдами) — це клінічно значуще покращення (15 букв — це приблизно подвійне покращення роздільної здатності).
- Збереження структури сітківки та зорового нерва: зменшення витончення шару гангліозних клітин (GCIPL) на ~43%, шару нервових волокон (RNFL) на 28–30%.
- Зниження маркера пошкодження аксонів (нейрофілaмент NfL) — менше руйнування нервів.
- Побічні ефекти мінімальні (головний біль, акне в поодиноких випадках), серйозних — немає.
Тобто за літературою (фази 2) вдається значно краще зберегти зір — як функціонально (гострота, особливо низькоконтрастна, яка важлива для повсякденного життя), так і структурно (нерв не атрофується так сильно). Це на додачу до пульс-терапії, а не замість неї. Зараз йдуть реєстраційні дослідження PIONEER (PIONEER-1 стартував 2025, PIONEER-2 — перша половина 2026), тож схвалення може бути близько.
В Україні це ще нові ліки — вони не зареєстровані, але статус Breakthrough означає, що за кордоном пацієнти вже отримують шанс на кращий прогноз. А в нас ми можемо швидко діагностувати причину (AQP4, MOG тощо) і почати стандартне лікування вчасно, щоб не втратити “вікно” для відновлення.
Висновок
Друзі, ми пройшли весь шлях: від перших симптомів (раптовий туман, біль при русі очима, втрата яскравості кольорів) до розуміння, чому це найагресивніша причина втрати зору саме у молодих людей, як швидко запідозрити, як точно діагностувати причину (ОКТ, периметрія, МРТ, AQP4/MOG-антитіла, NfL), які форми бувають (від доброякісних до дуже агресивних) і як лікувати — від пульс-терапії як золотого стандарту гострої фази до хворобомодифікуючої терапії та перспективних нейропротекторів (як Privosegtor, що вже дає +18 букв на низькоконтрастному зорі за кордоном).
Але найголовніше — ось воно:
Багато хто з вас роками страждає від порушень зору. Роками не може потрапити на консультацію до нейроофтальмолога. Роками чує «пройде саме», «пити вітаміни», «чекати черги». І це не ваша вина. Офтальмологи поліклінік часто не знають про необхідність направлення на спеціалізоване обстеження при підозрі на аутоімунний неврит. В Україні немає такої чіткої практики, протоколи недосконалі — і пацієнти втрачають шанс на відновлення зору там, де він ще був реальним.
Але шанс є. І він величезний, якщо діяти швидко.
Сучасна нейроофтальмологія дає можливість пройти все обстеження одним пакетом за один візит: огляд + ОКТ диска зорового нерва + периметрія + перевірка полів зору, кольорів, RAPD + план на специфічні аналізи та МРТ. Перша консультація — це лише знайомство та швидка оцінка. Але справжнє обстеження та лікування ми організовуємо в максимально короткий час — за 1–3 дні, бо кожна доба на рахунку.
Пульс-терапія (високі дози метилпреднізолону внутрішньовенно) лякає багатьох: здається, що це дуже сильно, страшно, небезпечно. Розумію страх. Але правда в тому, що саме цей метод — єдиний доведено ефективний спосіб швидко зняти запалення в гострій фазі. Альтернативні «м’які» методи (таблетки, краплі, низькі дози, вітаміни, судинні препарати) в потрібний момент просто не діють — запалення руйнує аксон, і зір втрачається назавжди.
А після гострої фази — точна причина + хворобомодифікуюча терапія + нові перспективи (нейропротектори) дають шанс жити без рецидивів і з хорошим зором на роки вперед.
Не чекайте, поки «саме пройде». Не втрачайте час у чергах поліклінік. Якщо з’явилися симптоми — пишіть у директ або телефонуйте негайно. Давайте разом не втратимо шанс, який дає сучасна наука 2026 року.
Ваш зір — це ваше життя. З турботою про нього 💙
Рекомендовані джерела літератури
Класичні дослідження та рекомендації
- Optic Neuritis Treatment Trial (ONTT) — основне джерело щодо ефективності пульс-терапії (високі дози метилпреднізолону) у гострій фазі. Показало прискорення відновлення зору, але без впливу на довгостроковий результат у типових випадках. Beck RW et al. The Optic Neuritis Treatment Trial: Three-Year Follow-up Results. Arch Ophthalmol. 1995;113(2):136–137. Довгострокові дані (15 років): 72% пацієнтів мали гостроту зору 20/20 або краще, 66% — в обох очах.
- Оновлені рекомендації ECTRIMS/EAN та Optic Neuritis Treatment Trial follow-up — підтверджують пульс-терапію як стандарт першої лінії для гострого демієлінізуючого невриту, з акцентом на швидке початку (в перші 3–7 днів).
Для NMOSD та AQP4-IgG
- Yang WYO et al. (2025). Neuromyelitis optica spectrum disorder (NMOSD): Recent advances and insights from Taiwan. Journal of the Formosan Medical Association. DOI: 10.1016/j.jfma.2025.XX (огляд діагностики, лікування та рецидивів у AQP4+ NMOSD, акцент на моноклональні антитіла).
- Chaitanuwong P et al. (2025). Optic neuritis: a comprehensive review of current therapies and emerging treatment strategies. Frontiers in Neurology. PMC12214357 (порівняння терапії ON при MS, NMOSD та MOGAD, з акцентом на AQP4-IgG та таргетні препарати: екулізумаб, інебілізумаб, сатралізумаб).
- Yamaguchi C et al. (2025). Differentiation of acute-phase AQP4-IgG+ optic neuritis from CNS inflammatory diseases using optic nerve head blood flow analysis. Scientific Reports, 15:33618. DOI: 10.1038/s41598-025-19110-7 (використання OCT та LSFG для диференціації AQP4+ ON).
- Yang X et al. (2025). Advances in the treatment of neuromyelitis optic spectrum disorder. Therapeutic Advances in Neurological Disorders. PMC12033445 (огляд нових препаратів 2019–2024 рр. для AQP4+ NMOSD).
Для MOGAD та MOG-IgG
- Zara P et al. (2025). Applying the Supporting Features for MOGAD Diagnosis to Patients With Multiple Sclerosis. Neurology. PMC12509963 (застосування 2023 критеріїв MOGAD, supporting features для диференціації від MS).
- Stögbauer J et al. (2025). Therapeutic approaches in adults with myelin oligodendrocyte glycoprotein antibody-associated disease (MOGAD): A review of current evidence. Autoimmunity Reviews. DOI: 10.1016/j.autrev.2025.103231 (огляд гострого та профілактичного лікування MOGAD, стероїди, IVIG, ритуксимаб).
- 2023 International Diagnostic Criteria for MOGAD (Lancet Neurology, 2023, але активно цитується в 2024–2025) — ключовий для діагностики, з supporting MRI/clinical features.