Анатомічні основи і патологічні прояви ураження
Авторка Наталія МОЙСЕЄНКО, д. мед. н., доцент, завідувачка кафедри офтальмології ІФНМУ, лікар-нейроофтальмолог
Вступ
Відвідний нерв (VI черепний нерв, n. abducens) відіграє ключову роль у забезпеченні рухів очного яблука, зокрема за його відведення (рух назовні). Патології цього нерва можуть призводити до серйозних порушень зору та дискомфорту, впливаючи на якість життя людини. У цій статті ми розглянемо основні причини, симптоми, методи діагностики та сучасні підходи до лікування патологій відвідного нерва.
Анатомія та функція відвідного нерва
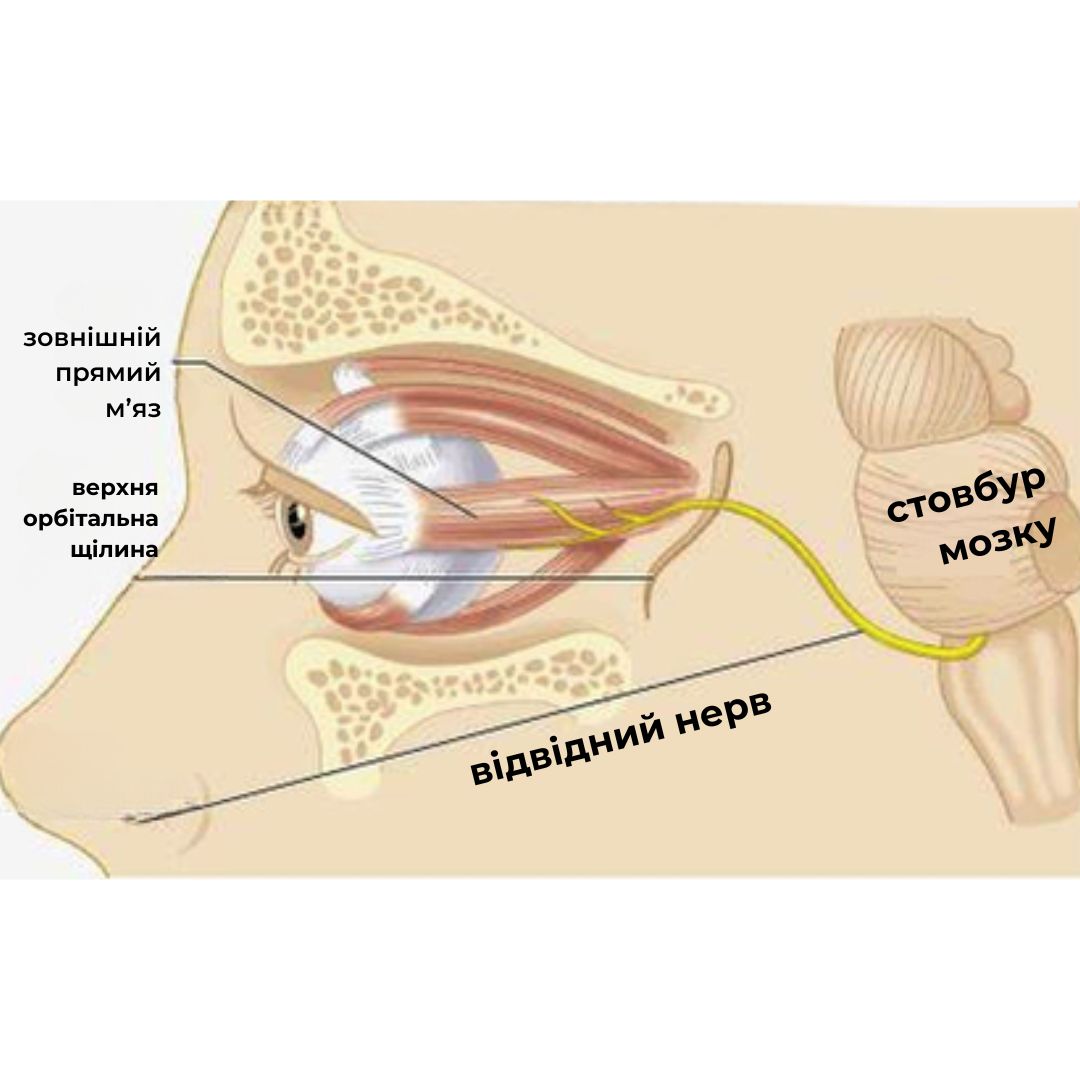
Відвідний нерв є одним із черепних нервів, який іннервує латеральний прямий м’яз ока. Цей м’яз відповідає за відведення ока вбік, забезпечуючи координовані рухи очей для бінокулярного зору. Нерв бере початок у мосту головного мозку, проходить через субарахноїдальний простір і кавернозний синус, після чого досягає очної ямки. Пошкодження або дисфункція нерва може призвести до паралічу або парезу латерального прямого м’яза, що викликає характерні симптоми.
Причини патології відвідного нерва
Патології відвідного нерва можуть бути спричинені різними факторами, серед яких:
- Травми: Черепно-мозкові травми, особливо з ураженням основи черепа, можуть пошкодити нерв.
- Запальні процеси: Менінгіт, енцефаліт або абсцеси мозку.
- Судинні порушення: Ішемічні інсульти, аневризми або тромбози кавернозного синуса.
- Пухлини: Новоутворення в ділянці мосту, кавернозного синуса чи орбіти.
- Демієлінізуючі захворювання: Наприклад, розсіяний склероз.
- Метаболічні та системні захворювання: Цукровий діабет, гіпертензія або дефіцит вітаміну B12.
- Інфекції: Лаймська хвороба, сифіліс або вірусні інфекції.
- Вроджені аномалії: Синдром Дуейна або інші вроджені порушення.
Симптоми
Основним симптомом патології відвідного нерва є диплопія (двоїння в очах), яке посилюється при погляді вбік, у напрямку ураженого м’яза. Інші симптоми включають:
- Обмеження руху ока назовні (в бік скроні).
- Косоокість (страбізм), коли уражене око повернуте всередину.
- Компенсаторний нахил або поворот голови для зменшення двоїння.
- Головний біль, запаморочення або біль в орбіті (залежно від причини).
У важких випадках можуть спостерігатися супутні неврологічні симптоми, якщо патологія пов’язана з ураженням інших черепних нервів або структур мозку.
Діагностика
Діагностика патології відвідного нерва включає:
- Клінічний огляд: Оцінка рухів очей, перевірка на диплопію та косоокість.
- Неврологічне обстеження: Для виявлення супутніх неврологічних порушень.
- Інструментальні методи:
- МРТ або КТ головного мозку для виявлення пухлин, інсультів чи запальних змін.
- Ангіографія для оцінки судинних аномалій.
- Лабораторні тести: Аналіз крові на інфекції, маркери запалення чи метаболічні порушення.
- Тестування інших черепних нервів: Для виключення комплексного ураження.
Значення локалізації ураження
Локалізація ураження відвідного нерва впливає на клінічну картину, супутні симптоми та підхід до лікування. Розглянемо три основні рівні ураження:
1. Ядерна локалізація (ураження ядра відвідного нерва в мості)
- Анатомія: Ядро відвідного нерва розташоване в мості головного мозку, поблизу середньої лінії. Воно тісно пов’язане з ядром лицевого нерва (VII) та медіальним поздовжнім пучком (МПП), який координує рухи очей.
- Причини:
- Ішемічний інсульт у мості.
- Пухлини (гліоми, метастази).
- Демієлінізуючі захворювання (розсіяний склероз).
- Запальні процеси (енцефаліт).
- Клінічні особливості:
- Параліч погляду в бік ураження (неможливість обох очей рухатися в бік ураженого ядра через порушення зв’язку з МПП).
- Супутнє ураження лицевого нерва (периферичний парез мімічних м’язів на стороні ураження).
- Інші неврологічні симптоми: геміпарез, порушення координації, дисартрія.
- Діагностика: МРТ мосту виявляє структурні зміни. Клінічна картина паралічу погляду відрізняє ядерне ураження від периферичного.
2. По ходу нерва (субарахноїдальний простір, кавернозний синус)
- Анатомія: Відвідний нерв виходить із мосту, проходить через субарахноїдальний простір, дуральний канал, кавернозний синус і досягає орбіти через верхню очну щілину.
- Причини:
- Субарахноїдальний простір: менінгіт, субарахноїдальний крововилив, компресія аневризмою задньої мозкової артерії.
- Кавернозний синус: тромбоз, пухлини (менінгіома, метастази), запалення (синдром Толоса-Ханта).
- Клінічні особливості:
- Ізольований параліч відвідного нерва (обмеження відведення ока без порушення погляду).
- При ураженні в кавернозному синусі: супутнє ураження III, IV, V (перша гілка) черепних нервів, біль в орбіті, проптоз.
- При менінгіті: загальномозкові симптоми (головний біль, ригідність шиї, лихоманка).
- Діагностика: МРТ/КТ із контрастом, люмбальна пункція (при підозрі на менінгіт), ангіографія для виключення аневризм.
3. Орбітальна локалізація
- Анатомія: У орбіті відвідний нерв іннервує латеральний прямий м’яз ока.
- Причини:
- Травми орбіти (переломи, гематоми).
- Пухлини (орбітальні менінгіоми, метастази).
- Запальні процеси (орбітальний целюліт, псевдотумор орбіти).
- Тиреоїдна офтальмопатія (обмеження рухів через фіброз м’язів).
- Клінічні особливості:
- Обмеження рухів ока, часто супроводжується проптозом, болем або набряком орбіти.
- Можливе зниження гостроти зору або зміни очного дна.
- Відсутність центральних неврологічних симптомів.
- Діагностика: КТ/МРТ орбіти, УЗД очного яблука, офтальмоскопія.
Синдроми, пов’язані з ураженням відвідного нерва
Ураження відвідного нерва рідко буває ізольованим і часто є частиною складніших неврологічних синдромів. Основні синдроми включають:
- Синдром Фовілля (Foville syndrome):
- Локалізація: ураження мосту головного мозку (часто ішемічне).
- Симптоми:
- Параліч погляду в бік ураження (ядерне ураження відвідного нерва).
- Периферичний парез лицевого нерва (VII) на стороні ураження.
- Контралатеральний геміпарез (ураження пірамідних шляхів).
- Діагностика: МРТ мосту.
- Синдром Мійяра-Гублера (Millard-Gubler syndrome):
- Локалізація: вентральна частина мосту.
- Симптоми:
- Периферичний парез лицевого нерва (VII) на стороні ураження.
- Параліч відвідного нерва (VI) на стороні ураження.
- Контралатеральний геміпарез.
- Діагностика: МРТ для виявлення інсульту чи пухлини.
- Синдром кавернозного синуса:
- Локалізація: ураження в ділянці кавернозного синуса.
- Симптоми:
- Параліч відвідного нерва (VI) разом із III, IV, V1 черепними нервами.
- Проптоз, хемоз, біль в орбіті.
- Можливий тромбоз кавернозного синуса.
- Діагностика: МРТ/КТ із контрастом, ангіографія.
- Синдром верхньої очної щілини:
- Локалізація: ураження в ділянці верхньої очної щілини.
- Симптоми:
- Ураження III, IV, VI черепних нервів, а також V1 (перша гілка трійчастого нерва).
- Обмеження рухів ока в усіх напрямках, птоз, мідріаз.
- Діагностика: МРТ орбіти та кавернозного синуса.
- Синдром Толоса-Ханта:
- Локалізація: запальний процес у кавернозному синусі або верхній очній щілині.
- Симптоми:
- Гострий біль в орбіті.
- Параліч відвідного нерва (VI) разом із III, IV нервами.
- Позитивна відповідь на глюкокортикоїди.
- Діагностика: МРТ, пробне лікування стероїдами.
- Синдром Дуейна (вроджена аномалія):
- Локалізація: вроджене порушення іннервації латерального прямого м’яза.
- Симптоми:
- Обмеження відведення ока.
- Звуження очної щілини при спробі аддукції (руху ока всередину).
- Компенсаторний поворот голови.
- Діагностика: клінічна оцінка, МРТ для виключення інших причин.
Механізми ураження відвідного нерва при РС
Розсіяний склероз викликає утворення демієлінізуючих бляшок (вогнищ ураження) у центральній нервовій системі, зокрема в ділянках, що відповідають за координацію рухів очей. Відвідний нерв може бути залучений через:
- Ураження ядра відвідного нерва:
- Ядро VI нерва розташоване в мості головного мозку. Демієлінізуючі бляшки в цій ділянці порушують функцію ядра, що призводить до паралічу погляду в бік ураження.
- Часто супроводжується ураженням медіального поздовжнього пучка (МПП), який координує рухи обох очей, викликаючи інтернуклеарну офтальмоплегію (ІНО).
- Ураження нервового пучка в мості:
- Демієлінізація волокон відвідного нерва до його виходу з мосту може викликати ізольований парез латерального прямого м’яза ока.
- Поширення запального процесу:
- Гострий запальний процес у бляшках може викликати тимчасовий набряк, що порушує провідність нерва. Це часто оборотне при адекватному лікуванні.
- Вторинні ефекти:
- Ураження сусідніх структур (наприклад, трійчастого чи лицевого нерва) може ускладнювати клінічну картину, формуючи комплексні неврологічні синдроми.
Клінічні прояви
Патологія відвідного нерва при РС проявляється наступними симптомами:
- Диплопія: Двоїння в очах, що посилюється при погляді вбік (у напрямку ураженого м’яза).
- Обмеження відведення ока: Неможливість або утруднення руху ока назовні через слабкість латерального прямого м’яза.
- Інтернуклеарна офтальмоплегія:
- Характерний для РС симптом, коли уражений МПП. При погляді в бік протилежний ураженню спостерігається ністагм в оці, що відводиться, і порушення аддукції (руху всередину) в іншому оці.
- Це пов’язано з демієлінізацією зв’язків між ядром VI нерва та ядром окорухового нерва (III).
- Компенсаторний поворот голови: Пацієнт може повертати голову, щоб зменшити диплопію.
- Супутні симптоми РС: Порушення чутливості, слабкість кінцівок, атаксія, тремор, когнітивні порушення, втома.
Ураження відвідного нерва при РС часто є одним із перших неврологічних симптомів, особливо у молодих пацієнтів, і може вказувати на загострення захворювання.
Діагностика
Діагностика патології відвідного нерва при РС включає:
- Клінічний огляд:
- Оцінка рухів очей: виявлення обмеження відведення ока або ознак ІНО.
- Тестування на диплопію та ністагм.
- Неврологічний огляд для виявлення інших ознак РС (рефлекси, чутливість, координація).
- Інструментальні методи:
- МРТ головного мозку та спинного мозку: Виявлення демієлінізуючих бляшок у мості, МПП або інших ділянках ЦНС. Т2-зважені зображення показують гіперінтенсивні вогнища, а контрастування гадолінієм вказує на активні бляшки.
- Електрофізіологічні тести: Візуальні викликані потенціали (ВВП) для оцінки ураження зорових шляхів, що часто супроводжує РС.
- Лабораторні дослідження:
- Аналіз спинномозкової рідини (люмбальна пункція): Виявлення олігоклональних смуг IgG, що є маркером РС.
- Аналізи для виключення інших причин (наприклад, інфекцій чи системних захворювань).
- Диференційна діагностика:
- Виключення інших причин ураження відвідного нерва: інсульт, пухлини, інфекції (Лаймська хвороба, сифіліс), судинні аномалії (аневризми, тромбоз кавернозного синуса).
Синдроми, пов’язані з ураженням відвідного нерва при РС
- Інтернуклеарна офтальмоплегія (ІНО):
- Найпоширеніший синдром при РС, пов’язаний із ураженням МПП.
- Симптоми: порушення аддукції одного ока, ністагм в іншому оці при погляді вбік.
- Локалізація: демієлінізація в мості, що порушує зв’язок між ядрами VI та III нервів.
- Синдром “один-пів” (One-and-a-half syndrome):
- Поєднання ІНО та ураження ядра відвідного нерва або парамедіальної ретикулярної формації мосту.
- Симптоми: параліч погляду в бік ураження та порушення аддукції в протилежному оці (залишається лише відведення одного ока).
- Характерний для РС або ішемічного ураження мосту.
- Синдром Фовілля:
- Рідше при РС, але можливий при великих бляшках у мості.
- Симптоми: параліч відвідного нерва, периферичний парез лицевого нерва (VII) та контралатеральний геміпарез.
Лікування
Лікування патології відвідного нерва при РС спрямоване на усунення гострого загострення та профілактику прогресування захворювання:
- Лікування загострення:
- Високодозові кортикостероїди (метилпреднізолон внутрішньовенно, 1 г/добу протягом 3–5 днів) для зменшення запалення та набряку в ділянці бляшки.
- Плазмаферез у разі неефективності стероїдів.
- Симптоматичне лікування диплопії:
- Призматичні окуляри для корекції двоїння.
- Тимчасова оклюзія одного ока.
- Вправи для очних м’язів при частковому відновленні функції.
- Модифікуюча терапія РС:
- Препарати, що модифікують перебіг хвороби (DMARDs): інтерферони, глатирамеру ацетат, наталізумаб, окрелізумаб, фінголімод тощо.
- Регулярний моніторинг МРТ і неврологічного статусу.
- Реабілітація:
- Координаційні вправи для очей.
- Фізіотерапія для супутніх неврологічних порушень.
- Хірургічне лікування:
- Рідко застосовується, але можливе при стійкій косоокості (операція на очних м’язах).
Прогноз
Прогноз залежить від тяжкості ураження та активності РС:
- У більшості випадків функція відвідного нерва частково або повністю відновлюється після купірування загострення (особливо при ранньому лікуванні кортикостероїдами).
- При частих загостреннях або великих бляшках у мості можливі стійкі порушення (хронічна диплопія, ІНО).
- Модифікуюча терапія РС знижує ризик нових уражень і покращує довгостроковий прогноз.
Синдром Горнера та патологія відвідного нерва
Вступ
Синдром Горнера та патологія відвідного нерва (VI черепний нерв, n. abducens) є неврологічними станами, які можуть виникати окремо або поєднуватися внаслідок ураження певних анатомічних структур, зокрема в ділянці кавернозного синуса чи стовбура мозку. Синдром Горнера пов’язаний із порушенням симпатичної іннервації ока, тоді як ураження відвідного нерва викликає порушення рухів очного яблука. У цій статті розглядається зв’язок між цими двома станами, їх клінічні прояви, причини, діагностика та підходи до лікування.
Анатомічний зв’язок
- Синдром Горнера: Виникає через порушення симпатичного нервового шляху, який іннервує око та прилеглі структури. Цей шлях включає три нейрони:
- Перший нейрон: від гіпоталамуса до спинного мозку (С8–Т2).
- Другий нейрон: від спинного мозку через шийний симпатичний ганглій до верхнього шийного ганглія.
- Третій нейрон: проходить уздовж внутрішньої сонної артерії, через кавернозний синус, до ока (іннервує м’яз зіниці та м’яз Мюллера повіки).
- Відвідний нерв: Іннервує латеральний прямий м’яз ока, забезпечуючи відведення ока назовні. Нерв проходить через міст головного мозку, субарахноїдальний простір, кавернозний синус і верхню очну щілину до орбіти.
Спільна анатомічна зона: Кавернозний синус є ключовою ділянкою, де симпатичні волокна (вздовж внутрішньої сонної артерії) та відвідний нерв проходять у безпосередній близькості. Ураження цієї зони (наприклад, тромбоз, пухлина чи запалення) може викликати поєднане ураження обох структур.
Причини поєднаного ураження
Синдром Горнера та патологія відвідного нерва можуть поєднуватися через:
- Патології кавернозного синуса:
- Тромбоз кавернозного синуса.
- Пухлини (менінгіома, метастази, назофарингеальна карцинома).
- Запальні процеси (синдром Толоса-Ханта).
- Аневризма внутрішньої сонної артерії.
- Стовбурові ураження:
- Ішемічний інсульт у мості (рідше, оскільки симпатичні волокна розташовані глибше).
- Демієлінізуючі захворювання (розсіяний склероз).
- Пухлини мосту чи мозочка.
- Травми:
- Переломи основи черепа, що зачіпають кавернозний синус або орбіту.
- Інфекційні та запальні процеси:
- Менінгіт, абсцес мозку.
- Локальні інфекції в ділянці шиї чи орбіти.
- Судинні аномалії:
- Розшарування (дисекція) внутрішньої сонної артерії, що порушує симпатичну іннервацію та може компримувати відвідний нерв.
Клінічні прояви
Синдром Горнера
- Птоз: Часткове опущення верхньої повіки через слабкість м’яза Мюллера.
- Міоз: Звуження зіниці на ураженій стороні через порушення симпатичної іннервації м’яза-розширювача зіниці.
- Ангідроз: Відсутність потовиділення на ураженій стороні обличчя (якщо ураження до верхнього шийного ганглія).
- Енофтальм: Незначне западання очного яблука (менш виражене).
Патологія відвідного нерва
- Диплопія: Двоїння в очах, що посилюється при погляді вбік ураженого м’яза.
- Обмеження відведення ока: Утруднення або неможливість руху ока назовні через парез латерального прямого м’яза.
- Косоокість: Уражене око повернуте всередину.
- Компенсаторний поворот голови: Для зменшення диплопії.
Поєднані прояви
- Поєднання синдрому Горнера та ураження відвідного нерва часто супроводжується іншими неврологічними симптомами, якщо уражена ділянка кавернозного синуса:
- Ураження інших черепних нервів (III, IV, V1): птоз, порушення рухів ока в інших напрямках, зниження чутливості в ділянці чола.
- Біль в орбіті або обличчі.
- Проптоз або набряк кон’юнктиви при тромбозі кавернозного синуса.
- При стовбурових ураженнях: геміпарез, атаксія, порушення функції лицевого нерва (VII).
Діагностика
Діагностика поєднаного ураження синдрому Горнера та відвідного нерва включає:
- Клінічний огляд:
- Оцінка зіниць: анізокорія (асиметрія зіниць), що посилюється в темряві (уражене око не розширюється).
- Перевірка птозу та рухів ока: обмеження відведення ока, компенсаторний поворот голови.
- Тестування інших черепних нервів (III, IV, V, VII) для визначення локалізації.
- Фармакологічні тести для синдрому Горнера:
- Тест із кокаїном (4–10%): У нормі кокаїн розширює зіницю, блокуючи зворотне захоплення норадреналіну. При синдромі Горнера зіниця на ураженій стороні не розширюється.
- Тест із апраклонідином: Викликає розширення зіниці при синдромі Горнера через денерваційну гіперчутливість.
- Тест із гідроксиамфетаміном: Допомагає визначити рівень ураження (пре- чи постгангліонарний).
- Інструментальні методи:
- МРТ/КТ головного мозку та орбіти: Для виявлення пухлин, тромбозу кавернозного синуса, інсульту чи запальних змін.
- МР-ангіографія: Для виключення аневризми чи дисекції сонної артерії.
- УЗД сонних артерій: Для оцінки дисекції або тромбозу.
- Лабораторні дослідження:
- Аналізи на маркери запалення (ШОЕ, С-реактивний білок), інфекції (Лаймська хвороба, сифіліс).
- Люмбальна пункція при підозрі на менінгіт.
Синдроми, пов’язані з поєднанням
- Синдром кавернозного синуса:
- Поєднання синдрому Горнера та ураження відвідного нерва з можливим залученням III, IV, V1 нервів.
- Симптоми: птоз, міоз, диплопія, біль в орбіті, проптоз, зниження чутливості в ділянці чола.
- Причини: тромбоз, пухлина, запалення (синдром Толоса-Ханта).
- Синдром Толоса-Ханта:
- Запальний процес у кавернозному синусі або верхній очній щілині.
- Симптоми: гострий орбітальний біль, синдром Горнера, ураження VI, III, IV нервів, позитивна відповідь на глюкокортикоїди.
- Синдром верхньої очної щілини:
- Ураження нервів, що проходять через верхню очну щілину (III, IV, VI, V1), разом із симпатичними волокнами.
- Симптоми: птоз, міоз, обмеження рухів ока в усіх напрямках, диплопія.
Механізми ураження відвідного нерва при аневризмі
Відвідний нерв може бути уражений аневризмою через:
- Пряма компресія:
- Аневризма задньої мозкової артерії, задньої сполучної артерії або базилярної артерії може здавлювати відвідний нерв у субарахноїдальному просторі чи кавернозному синусі, порушуючи його функцію.
- Аневризма внутрішньої сонної артерії в ділянці кавернозного синуса є частою причиною компресії VI нерва.
- Непрямий вплив:
- Розрив аневризми з субарахноїдальним крововиливом може викликати запалення або набряк, що впливають на нерв.
- Тромбоз або емболія в аневризмі може спричинити ішемію нерва.
- Підвищення внутрішньочерепного тиску:
- Великі аневризми або їх розрив можуть викликати зміщення мозкових структур, що опосередковано впливає на відвідний нерв.
Анатомічний зв’язок
Відвідний нерв виходить із мосту головного мозку, проходить через субарахноїдальний простір, дуральний канал, кавернозний синус і верхню очну щілину, досягаючи латерального прямого м’яза ока. Його довгий шлях робить нерв вразливим до компресії аневризмами, особливо в таких ділянках:
- Субарахноїдальний простір: Аневризми задньої мозкової чи базилярної артерії.
- Кавернозний синус: Аневризми внутрішньої сонної артерії.
Причини
Аневризми, що найчастіше асоціюються з ураженням відвідного нерва:
- Аневризма внутрішньої сонної артерії (особливо в кавернозному синусі).
- Аневризма задньої сполучної артерії.
- Аневризма базилярної артерії.
- Аневризма передньої мозкової артерії (рідше).
- Мікотичні аневризми (пов’язані з інфекційним ендокардитом).
- Травматичні псевдоаневризми після черепно-мозкової травми.
Клінічні прояви
Патологія відвідного нерва, спричинена аневризмою, проявляється наступними симптомами:
- Диплопія: Двоїння в очах, що посилюється при погляді вбік ураженого м’яза.
- Обмеження відведення ока: Утруднення або неможливість руху ока назовні через парез латерального прямого м’яза.
- Косоокість: Уражене око повернуте всередину.
- Компенсаторний поворот голови: Для зменшення диплопії.
- Супутні симптоми при компресії аневризмою:
- У кавернозному синусі: ураження III, IV, V1 нервів (птоз, порушення рухів ока в інших напрямках, зниження чутливості в ділянці чола).
- Головний біль, особливо при субарахноїдальному крововиливі.
- Біль в орбіті або обличчі.
- При розриві аневризми: раптовий сильний головний біль («громовий»), нудота, блювання, ригідність шиї, втрата свідомості.
Діагностика
Діагностика спрямована на підтвердження ураження відвідного нерва та виявлення аневризми:
- Клінічний огляд:
- Оцінка рухів ока: виявлення обмеження відведення та диплопії.
- Перевірка інших черепних нервів (III, IV, V, VII) для визначення локалізації.
- Неврологічний огляд для виявлення ознак САК (ригідність шиї, симптом Керніга).
- Інструментальні методи:
- МРТ/КТ головного мозку: Для виявлення аневризми, субарахноїдального крововиливу або компресії структур.
- МР-ангіографія або КТ-ангіографія: Золотий стандарт для візуалізації аневризми (розмір, локалізація, форма).
- Церебральна ангіографія: Інвазивний метод для точної оцінки аневризми та планування хірургічного втручання.
- Люмбальна пункція: При підозрі на САК для виявлення крові в спинномозковій рідині (ксантохромія).
- Диференційна діагностика:
- Виключення інших причин ураження відвідного нерва: пухлини, тромбоз кавернозного синуса, розсіяний склероз, ішемічний інсульт, менінгіт.
Синдроми, пов’язані з ураженням
- Синдром кавернозного синуса:
- Аневризма внутрішньої сонної артерії в кавернозному синусі може викликати поєднане ураження VI, III, IV, V1 нервів.
- Симптоми: диплопія, птоз, зниження чутливості в ділянці чола, біль в орбіті, проптоз.
- Синдром Толоса-Ханта (рідше):
- Запальний процес у кавернозному синусі може імітувати компресію аневризмою, але частіше має іншу етіологію.
- Симптоми: гострий біль, ураження VI та інших нервів, позитивна відповідь на глюкокортикоїди.
- Субарахноїдальний крововилив:
- Розрив аневризми (наприклад, задньої сполучної артерії) може викликати ізольоване ураження відвідного нерва разом із загальномозковими симптомами.
Запальні ураження, хвороба Хортона та патологія відвідного нерва
Вступ
Запальні ураження центральної та периферичної нервової системи можуть впливати на відвідний нерв (VI черепний нерв, n. abducens), викликаючи порушення рухів очного яблука, зокрема диплопію та косоокість. Хвороба Хортона (гігантоклітинний артеріїт, ГКА) є системним запальним захворюванням, яке переважно уражає артерії, включаючи ті, що живлять структури черепних нервів. Хоча хвороба Хортона рідко безпосередньо викликає ізольовану патологію відвідного нерва, запальні процеси в цілому можуть впливати на нього через компресію, ішемію або вторинне ураження. У цій статті розглядаються запальні ураження, їх зв’язок із хворобою Хортона та патологією відвідного нерва, клінічні прояви, діагностика та лікування.
Механізми ураження відвідного нерва при запальних процесах
Запальні ураження можуть впливати на відвідний нерв на різних рівнях його анатомічного шляху (ядро в мості, субарахноїдальний простір, кавернозний синус, орбіта) через:
- Пряме запалення нерва: Менінгіт, енцефаліт або локальні запальні процеси (наприклад, синдром Толоса-Ханта) викликають набряк або пошкодження нервових волокон.
- Компресія: Запальні гранульоми, абсцеси чи набряк у кавернозному синусі чи субарахноїдальному просторі можуть здавлювати нерв.
- Ішемія: Запалення судин (васкуліт), як при хворобі Хортона, може порушувати кровопостачання нерва, викликаючи його дисфункцію.
- Вторинне ураження: Запальні процеси можуть впливати на сусідні структури (наприклад, інші черепні нерви чи очні м’язи), ускладнюючи клінічну картину.
Хвороба Хортона та відвідний нерв
Хвороба Хортона (гігантоклітинний артеріїт) — це системний васкуліт, що переважно уражає великі та середні артерії, зокрема скроневу артерію та гілки зовнішньої і внутрішньої сонних артерій. Вона частіше асоціюється з ураженням зорового нерва (II) через ішемічну оптичну нейропатію, але в рідкісних випадках може викликати патологію відвідного нерва через:
- Ішемію нерва: Ураження артерій, що живлять відвідний нерв (наприклад, гілок внутрішньої сонної артерії), може спричинити його дисфункцію.
- Компресію в кавернозному синусі: Запалення судин у цій ділянці може супроводжуватися набряком або тромбозом, що здавлює VI нерв.
- Поєднане ураження інших нервів: Хвороба Хортона може викликати множинні краніальні нейропатії, включаючи III, IV, VI нерви, через ішемію чи запалення.
Інші запальні ураження, що впливають на відвідний нерв
Окрім хвороби Хортона, до патології відвідного нерва можуть призводити:
- Менінгіт: Бактеріальний, вірусний або грибковий менінгіт у субарахноїдальному просторі може викликати запалення або компресію нерва.
- Синдром Толоса-Ханта: Ідіопатичне запалення кавернозного синуса або верхньої очної щілини, що часто уражає VI нерв разом із III, IV, V1 нервами.
- Саркоїдоз: Гранульоматозне запалення може викликати компресію нерва в кавернозному синусі чи мості.
- Орбітальний целюліт або псевдотумор орбіти: Локальне запалення в орбіті може обмежувати рухи ока або здавлювати нерв.
- Інфекційні процеси: Лаймська хвороба, сифіліс або туберкульоз можуть викликати запалення черепних нервів.
Клінічні прояви
При хворобі Хортона
- Загальні симптоми:
- Головний біль, особливо в скроневій ділянці.
- Біль при пальпації скроневої артерії.
- Лихоманка, слабкість, втрата ваги.
- Біль у жувальних м’язах (переміжна кульгавість жувальних м’язів).
- Очні симптоми:
- Раптова втрата зору (ішемічна оптична нейропатія).
- Диплопія (при ураженні відвідного нерва).
- Обмеження відведення ока, косоокість, компенсаторний поворот голови.
- Супутні неврологічні прояви: Ураження інших черепних нервів, якщо васкуліт поширюється на судини кавернозного синуса.
При інших запальних ураженнях
- Диплопія: Двоїння в очах, що посилюється при погляді вбік.
- Обмеження відведення ока: Через парез латерального прямого м’яза.
- Косоокість: Уражене око повернуте всередину.
- Супутні симптоми:
- При синдромі Толоса-Ханта: гострий орбітальний біль, ураження III, IV, V1 нервів, позитивна відповідь на глюкокортикоїди.
- При менінгіті: ригідність шиї, лихоманка, головний біль, світлобоязнь.
- При орбітальному целюліті: проптоз, набряк повік, біль в орбіті.
Діагностика
Діагностика спрямована на підтвердження запального процесу та його впливу на відвідний нерв:
- Клінічний огляд:
- Оцінка рухів ока: виявлення обмеження відведення, диплопії.
- Перевірка інших черепних нервів (III, IV, V, VII).
- Оцінка симптомів хвороби Хортона: пальпація скроневої артерії, перевірка зору.
- Лабораторні дослідження:
- Хвороба Хортона:
- Підвищення ШОЕ (швидкість осідання еритроцитів, часто >50 мм/год) та С-реактивного білка.
- Анемія, тромбоцитоз.
- Інші запальні процеси:
- Аналізи на інфекції (Лаймська хвороба, сифіліс, туберкульоз).
- Дослідження спинномозкової рідини (люмбальна пункція) при менінгіті: підвищення білка, клітин, глюкози (залежно від етіології).
- Хвороба Хортона:
- Інструментальні методи:
- МРТ/КТ головного мозку та орбіти: Для виявлення запальних змін, гранульом, абсцесів чи компресії в кавернозному синусі.
- УЗД скроневих артерій: При хворобі Хортона для виявлення «симптому гало» (потовщення стінки артерії).
- Біопсія скроневої артерії: Золотий стандарт для підтвердження хвороби Хортона (виявлення гігантоклітинного артеріїту).
- МР-ангіографія: Для виключення аневризм чи тромбозу судин.
- Диференційна діагностика:
- Виключення пухлин, тромбозу кавернозного синуса, демієлінізуючих захворювань (розсіяний склероз), ішемічного інсульту.
Роль нейроофтальмолога в діагностиці та лікуванні патології відвідного нерва
Загальне заключення
Патологія відвідного нерва (VI черепний нерв, n. abducens) є складним неврологічним станом, який може бути спричинений різноманітними причинами: від запальних і судинних уражень до пухлин, травм і демієлінізуючих захворювань, таких як розсіяний склероз. Нейроофтальмолог відіграє ключову роль у діагностиці та лікуванні цього стану, завдяки унікальному поєднанню знань із неврології та офтальмології. Нижче підсумовано основні аспекти ролі нейроофтальмолога у веденні патології відвідного нерва, з урахуванням розглянутих раніше причин, таких як аневризми, запальні процеси (включаючи хворобу Хортона), розсіяний склероз та синдром Горнера.
Роль нейроофтальмолога в діагностиці
Нейроофтальмолог є фахівцем, який спеціалізується на оцінці та діагностиці порушень, що лежать на межі неврології та офтальмології, зокрема патологій черепних нервів, які впливають на рухи ока та зір. У контексті патології відвідного нерва його роль включає:
- Клінічна оцінка:
- Проведення детального огляду рухів очей для виявлення обмеження відведення ока, диплопії (двоїння в очах) та косоокості.
- Оцінка компенсаторного положення голови, яке患者 використовують для зменшення диплопії.
- Перевірка функції інших черепних нервів (III, IV, V, VII) для визначення локалізації ураження (ядерне, по ходу нерва, орбітальне).
- Виявлення супутніх симптомів, таких як птоз, міоз (синдром Горнера), біль в орбіті чи загальномозкові прояви (головний біль, ригідність шиї).
- Диференційна діагностика:
- Визначення причини ураження відвідного нерва на основі клінічної картини та супутніх симптомів:
- Розсіяний склероз: Інтернуклеарна офтальмоплегія, ністагм, ознаки демієлінізації на МРТ.
- Аневризми: Компресія в субарахноїдальному просторі чи кавернозному синусі, підтверджена МР- або КТ-ангіографією.
- Запальні ураження: Менінгіт, синдром Толоса-Ханта (гострий біль, позитивна відповідь на глюкокортикоїди), хвороба Хортона (підвищення ШОЕ, СРБ, симптоми васкуліту).
- Синдром Горнера: Поєднання птозу, міозу та ангідрозу, часто пов’язане з ураженням кавернозного синуса.
- Виключення інших причин: пухлини, тромбоз кавернозного синуса, травми, метаболічні порушення (цукровий діабет).
- Визначення причини ураження відвідного нерва на основі клінічної картини та супутніх симптомів:
- Інструментальні та лабораторні дослідження:
- Призначення та інтерпретація МРТ/КТ головного мозку та орбіти для виявлення структурних змін (бляшки при РС, аневризми, пухлини, запальні процеси).
- Рекомендація МР-ангіографії для оцінки судинних аномалій (аневризми, тромбоз).
- Проведення фармакологічних тестів при підозрі на синдром Горнера (тест із кокаїном чи апраклонідином).
- Координація люмбальної пункції при підозрі на менінгіт чи розсіяний склероз (виявлення олігоклональних смуг).
- Аналізи на маркери запалення (ШОЕ, СРБ) для підтвердження хвороби Хортона чи інших васкулітів.
- Локалізація ураження:
- Нейроофтальмолог визначає рівень ураження відвідного нерва:
- Ядерне ураження (міст): параліч погляду, супутнє ураження лицевого нерва (синдроми Фовілля, Мійяра-Гублера).
- По ходу нерва (субарахноїдальний простір, кавернозний синус): ізольований парез VI нерва або поєднання з III, IV, V1 нервами.
- Орбітальне ураження: супутні проптоз, набряк, біль в орбіті.
- Ця інформація критично важлива для подальшого планування діагностики та лікування.
- Нейроофтальмолог визначає рівень ураження відвідного нерва:
Роль нейроофтальмолога в лікуванні
Нейроофтальмолог координує терапію патології відвідного нерва, співпрацюючи з неврологами, нейрохірургами, офтальмологами та іншими фахівцями. Його роль включає:
- Симптоматичне лікування:
- Призначення призматичних окулярів для корекції диплопії.
- Рекомендація оклюзії одного ока для тимчасового усунення двоїння.
- Вправи для очних м’язів при частковому парезі для відновлення координації рухів.
- Координація етіологічного лікування:
- Розсіяний склероз: Співпраця з неврологом для призначення високодозових глюкокортикоїдів (метилпреднізолон) при загостреннях та модифікуючої терапії (інтерферони, наталізумаб).
- Аневризми: Направлення до нейрохірурга для ендоваскулярного (коїлінг, стентування) або хірургічного (кліпування) лікування.
- Запальні ураження:
- Хвороба Хортона: Негайне призначення глюкокортикоїдів (преднізолон 40–60 мг/добу) для запобігання ішемічним ускладненням, таким як втрата зору.
- Синдром Толоса-Ханта: Глюкокортикоїди (преднізолон 1 мг/кг/добу) та моніторинг відповіді.
- Менінгіт: Координація з інфекціоністом для антимікробної терапії.
- Синдром Горнера: Визначення причини (наприклад, тромбоз кавернозного синуса, дисекція сонної артерії) та направлення до відповідного спеціаліста (нейрохірург, судинний хірург).
- Реабілітація:
- Розробка індивідуальних планів реабілітації для відновлення рухів ока.
- Співпраця з фізіотерапевтами для вправ, спрямованих на покращення координації очних м’язів.
- Направлення на хірургічне лікування косоокості (операція на очних м’язах) при стійких порушеннях.
- Моніторинг і профілактика:
- Динамічне спостереження за станом зору та рухів ока після початку терапії.
- Контроль супутніх неврологічних симптомів і координація МРТ/КТ для оцінки динаміки ураження.
- Профілактика рецидивів шляхом корекції основного захворювання (наприклад, тривала терапія при РС або хворобі Хортона).
Значення нейроофтальмолога
Нейроофтальмолог відіграє центральну роль у міждисциплінарному підході до патології відвідного нерва, оскільки:
- Забезпечує точну діагностику завдяки глибокому розумінню анатомії черепних нервів і їх зв’язку з неврологічними та судинними патологіями.
- Диференціює ізольовані ураження VI нерва від складних синдромів (кавернозного синуса, Толоса-Ханта, Фовілля, Мійяра-Гублера, інтернуклеарної офтальмоплегії).
- Координує комплексне обстеження (МРТ, ангіографія, лабораторні тести) для виявлення причини (РС, аневризми, запальні процеси, синдром Горнера).
- Співпрацює з іншими спеціалістами (неврологами, нейрохірургами, інфекціоністами) для забезпечення етіологічного та симптоматичного лікування.
- Покращує якість життя пацієнтів шляхом корекції диплопії та профілактики ускладнень.
Висновок
Патологія відвідного нерва є складним станом, що вимагає ретельної діагностики та індивідуального підходу до лікування. Нейроофтальмолог відіграє незамінну роль у виявленні причини ураження (розсіяний склероз, аневризми, хвороба Хортона, запальні процеси, синдром Горнера), визначенні локалізації (ядерне, по ходу нерва, орбітальне) та координації терапії. Завдяки клінічному огляду, інструментальним методам і міждисциплінарній співпраці нейроофтальмолог забезпечує раннє виявлення, ефективне лікування та реабілітацію, що мінімізує ускладнення та покращує прогноз. При появі диплопії, обмеження рухів ока чи інших неврологічних симптомів консультація нейроофтальмолога є першим кроком до точного діагнозу та успішного відновлення.
Рекомендовані джерела літератури
Підручники та монографії
- Kline LB, Bajandas FJ. Neuro-Ophthalmology Review Manual. 8th ed. Slack Incorporated, 2017.
- Класичний посібник із нейроофтальмології, що охоплює патології черепних нервів, включаючи відвідний нерв, із детальним описом діагностики та лікування.
- Містить інформацію про синдром Горнера, розсіяний склероз і судинні ураження.
- Walsh and Hoyt’s Clinical Neuro-Ophthalmology. Edited by Miller NR, Newman NJ, Biousse V, Kerrison JB. 6th ed. Lippincott Williams & Wilkins, 2005.
- Комплексний ресурс із нейроофтальмології, що включає розділи про ураження VI нерва, синдроми кавернозного синуса, Толоса-Ханта та васкуліти (хвороба Хортона).
- Bradley’s Neurology in Clinical Practice. Edited by Daroff RB, Jankovic J, Mazziotta JC, Pomeroy SL. 8th ed. Elsevier, 2021.
- Підручник із неврології, що охоплює розсіяний склероз, судинні аномалії (аневризми) та запальні захворювання, які можуть впливати на відвідний нерв.
- Yanoff M, Duker JS. Ophthalmology. 5th ed. Elsevier, 2018.
- Посібник із офтальмології, що містить розділи про нейроофтальмологічні стани, включаючи патології черепних нервів і роль нейроофтальмолога.
Наукові статті та огляди
- Biousse V, Newman NJ. “Neuro-ophthalmology of multiple sclerosis.” The Lancet Neurology, 2009; 8(2): 165–173.
- Огляд зв’язку між розсіяним склерозом і нейроофтальмологічними проявами, включаючи інтернуклеарну офтальмоплегію та ураження відвідного нерва.
- Доступ: PubMed (https://pubmed.ncbi.nlm.nih.gov/19161911/).
- Keane JR. “Bilateral sixth nerve palsy: Analysis of 125 cases.” Archives of Neurology, 1986; 43(9): 926–930.
- Класична стаття, що аналізує причини двобічного ураження відвідного нерва, включаючи запальні, судинні та пухлинні етіології.
- Доступ: PubMed (https://pubmed.ncbi.nlm.nih.gov/3741205/).
- Salvarani C, Cantini F, Hunder GG. “Polymyalgia rheumatica and giant-cell arteritis.” The New England Journal of Medicine, 2008; 359(3): 261–276.
- Детальний огляд хвороби Хортона (гігантоклітинного артеріїту), включаючи її вплив на зір і черепні нерви.
- Доступ: NEJM (https://www.nejm.org/doi/full/10.1056/NEJMra071913).
- Kline LB, Foroozan R. “Horner syndrome: A clinical review.” Journal of Neuro-Ophthalmology, 2010; 30(1): 1–8.
- Огляд синдрому Горнера, його причин і поєднання з ураженням черепних нервів, зокрема VI нерва.
- Доступ: PubMed (https://pubmed.ncbi.nlm.nih.gov/20150809/).
- Razek AA, Castillo M. “Imaging of the cavernous sinus.” American Journal of Neuroradiology, 2009; 30(3): 444–452.
- Стаття про діагностику патологій кавернозного синуса, включаючи аневризми, тромбоз і запальні процеси (синдром Толоса-Ханта), що можуть уражати відвідний нерв.
- Доступ: AJNR (http://www.ajnr.org/content/30/3/444).





